- ホーム
- ナルコレプシータイプ1とタイプ2の比較
ナルコレプシータイプ1とタイプ2の比較
はじめに
ナルコレプシーと診断されたとき、主治医から「1型です」あるいは「2型です」と説明された方は多いと思います。しかし、「その違いがよく分からないまま、なんとなく治療を続けている」という方も少なくありません。

違いを知ることは、どちらの症状が重くて軽いのかをみるためではありません。自分の身体で何が起きているのかを自分の言葉で語れるようになること、そして自分が受けている治療を納得して受け止められるようになること──これが、病型を理解する本当の意義です。
この記事では、睡眠専門医の視点から、ナルコレプシーの1型と2型を分ける要点を整理し、診断済みの方が陥りやすい誤解を解いていきます。
音声はこちらからお聴き頂けます。
ナルコレプシー1型と2型の違いの本質は?
ナルコレプシーの病型は、細かく並べると違いがいくつもあるように見えますが、本質は次の2点に集約されます。
- 情動脱力発作(カタプレキシー)の有無
- 脳内の「オレキシン」の欠乏の程度
情動脱力発作とは、笑ったり、驚いたり、怒ったりといった強い感情の動きをきっかけに、突然体の力が抜ける症状のことです。膝がガクッと折れる、顔の筋肉がゆるんでろれつが回らなくなる、手に持っていた物を落とす。こうしたエピソードが典型的です。意識ははっきりしていることが多く、数秒から数分で回復します。
そして、この症状の背景には、脳内のオレキシン(別名:ヒポクレチン)という、覚醒状態を維持するための重要な物質(神経ペプチド)の働きが関わっています。1型の方は、このオレキシンを作る神経細胞が失われており、脳内のオレキシン濃度が著しく低下しています。一方、2型の方はオレキシンが保たれています。この違いが、情動脱力発作の有無を分ける根本的なメカニズムなのです。
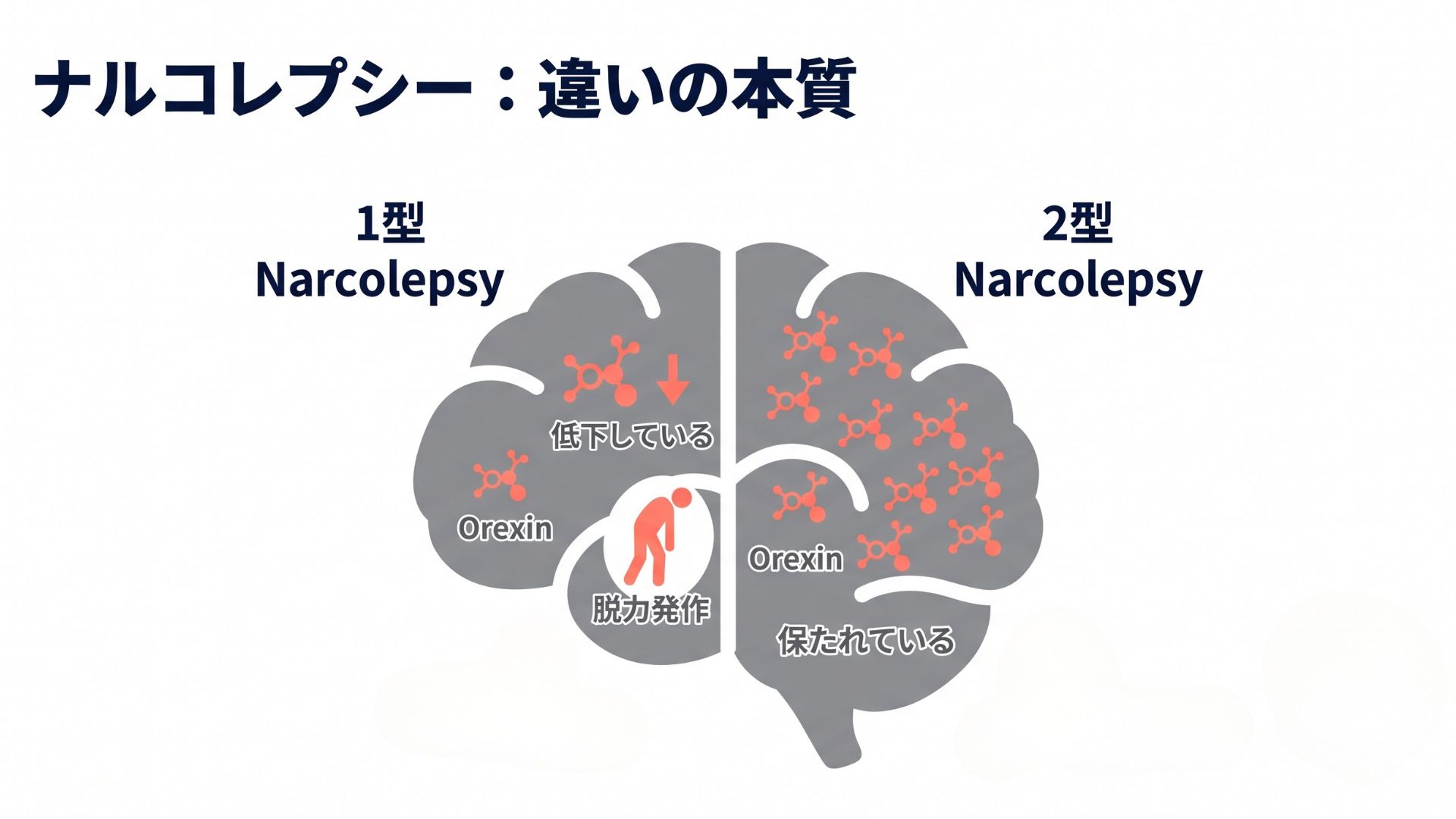
1型と2型はオレキシン不足という病態のレベル、カタプレキシーの有無で区別されるものであり、眠気の重症度でタイプを分けているわけではありません。
出典:Narcolepsy – National Institutes of Health
ナルコレプシー1型と2型の比較表
| タイプ1 | タイプ2 | |
|---|---|---|
| 情動脱力発作 | あり | なし |
| 脳内のオレキシン | 著明に低下している | 保たれている |
| 診断 | 情動脱力発作の存在、(PSG+MSLT) | 睡眠検査(PSG+MSLT) |
PSG(終夜睡眠ポリグラフ検査)は一泊入院で夜間の睡眠状態を詳しく記録する検査です。そして、MSLT(反復睡眠潜時検査)は、PSGの翌日に施行されます。この精密検査は、日中の眠気の強さと入眠時のレム睡眠の出現を調べるものです。
ナルコレプシーを適切に診断するためには、この2つの検査の組み合わせが標準的に用いられます。
脳脊髄液オレキシン測定は日本で受けられるか?
脳脊髄液中のオレキシン濃度を直接測ることで、1型か2型かを病態のレベルで区別できます。ナルコレプシータイプ1では、脳脊髄中のオレキシン濃度が著しく低下しています。ナルコレプシータイプ2や特発性過眠症などは、ほぼ200 pg/mLを超えていることが分かってます。
出典:Orexin-A/Hypocretin-1, Spinal Fluid – Mayo Clinic
脳脊髄液検査は腰から針を刺して髄液を採取する侵襲的な検査(腰椎穿刺)であり、日本では保険適用外です。この二つの理由から、国内において睡眠の診療のとき脳脊髄液検査が行われることは殆どありません。
中枢性過眠症を専門的に研究している施設では、過眠症の診断のために脳脊髄液検査は行われる場合があります。ただし、対応している医療施設は限られています。
したがって、国内の睡眠外来では、患者さんの症状(情動脱力発作の有無と症状の経過)と睡眠検査の結果をもとに1型と2型を鑑別していくことが、現実的な流れです。
ナルコレプシー1型と2型で治療は違うのか?
1型と2型で、治療の基本的な骨格は大きく変わりません。なぜなら、両者に共通する症状として、強い日中の眠気があるからです。
過眠に対しては中枢神経刺激薬の処方、具体的な薬剤名として、モディオダール、リタリン、ベタナミンなどを用います。さらに、生活リズムの整備、計画的な短い仮眠の指導が行われます。これらはどちらのナルコレプシーのタイプでも共通する治療の柱です。
もし、1型の場合で、情動脱力発作をコントロールする場合は、抗うつ薬:クロミプラミンが用いられます。
出典:Narcolepsy – Cleveland Clinic
まだ、承認前の段階ですが、オベポレクストンと呼ばれるオレキシン2受容体作動薬がナルコレプシータイプ1の治療薬として期待されています。
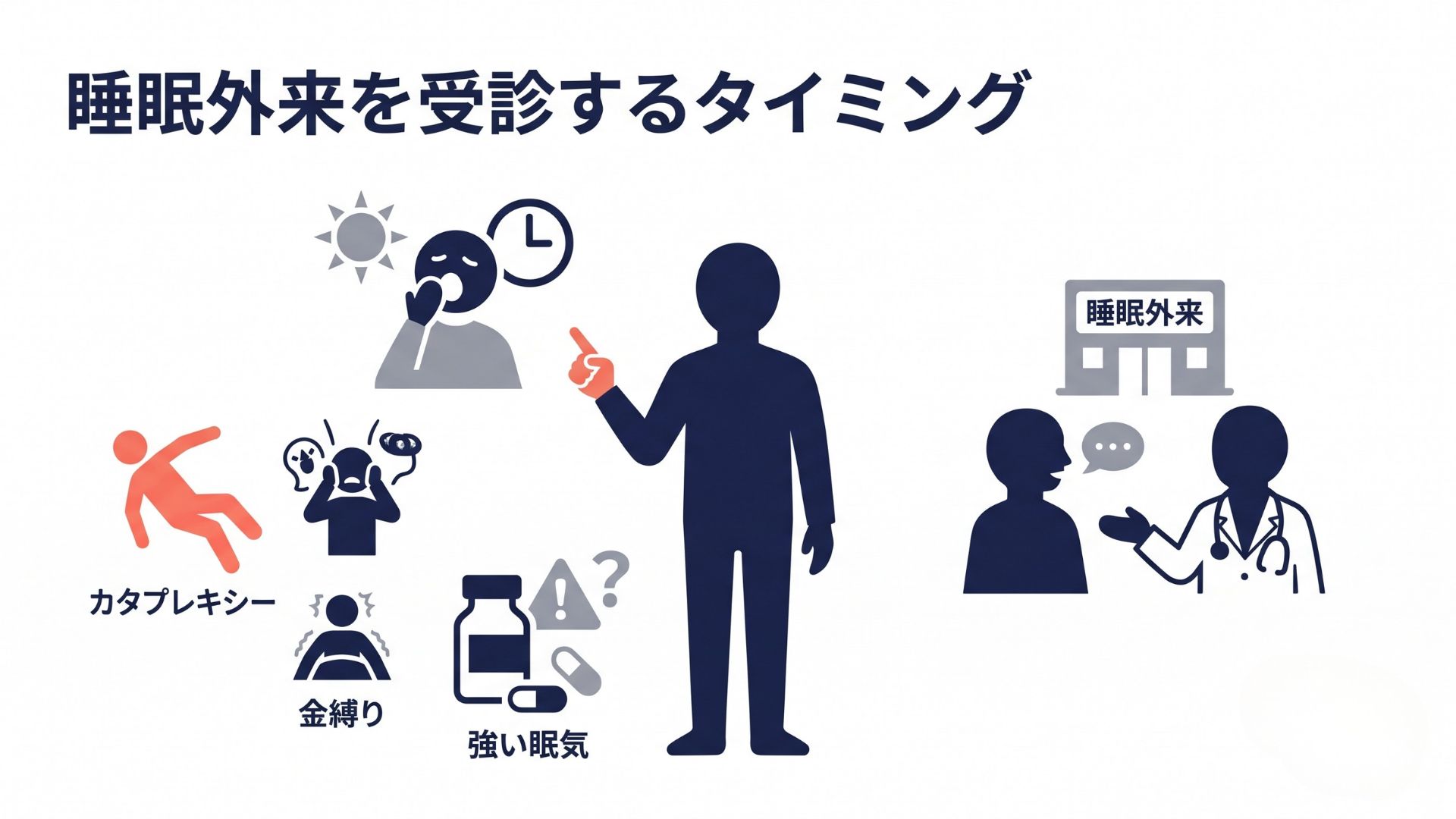
ナルコレプシーで睡眠外来への受診のタイミング
次のいずれかに当てはまる方は、睡眠専門医への相談を検討してください。
- 現在の治療で日中の眠気が十分にコントロールできていない
- 新しい症状(脱力発作、入眠時幻覚、金縛りなど)が出現した
- 副作用が気になっているが主治医に切り出せていない
- セカンドオピニオンを考えている
- 以前、診断されたが、睡眠を専門とする医師の診察を受けていない
ナルコレプシーは、診断がついた後も、長い経過の中で症状や生活状況が変化していく病気です。自分が受けている治療のことで疑問があれば、睡眠外来で相談することができます。