- ホーム
- 睡眠時無呼吸症候群と緑内障の関係はありますか?
睡眠時無呼吸症候群と緑内障の関係はありますか?
はい、関連があります。 複数の大規模研究で、睡眠時無呼吸症候群の患者は緑内障のリスクがおよそ1.5倍前後高いことが報告されています。
睡眠中に呼吸が止まるたびに体の酸素が急激に下がり、それが視神経への酸化ストレスや血流障害をもたらします。その結果、眼圧が正常でも視神経が傷む「正常眼圧緑内障」の発症に関与する可能性があります。
緑内障で失った視野は回復できないため、いびきや日中の眠気がある方は早めの検査をお勧めします。
睡眠時無呼吸症候群とは
睡眠時無呼吸症候群(SAS)は、眠っている間に気道が繰り返し閉塞して、10秒以上の呼吸停止(無呼吸)や呼吸低下(低呼吸)が起こる病気です。1時間あたり5回以上の無呼吸および低呼吸があり、日中の眠気、集中力の低下などの症状があるとSASと診断されます。
睡眠時無呼吸症候群の代表的な症状は、激しいいびき、日中の強い眠気、起床時の頭痛です。放置すると高血圧、心筋梗塞、脳卒中、糖尿病などのリスクが高まります。
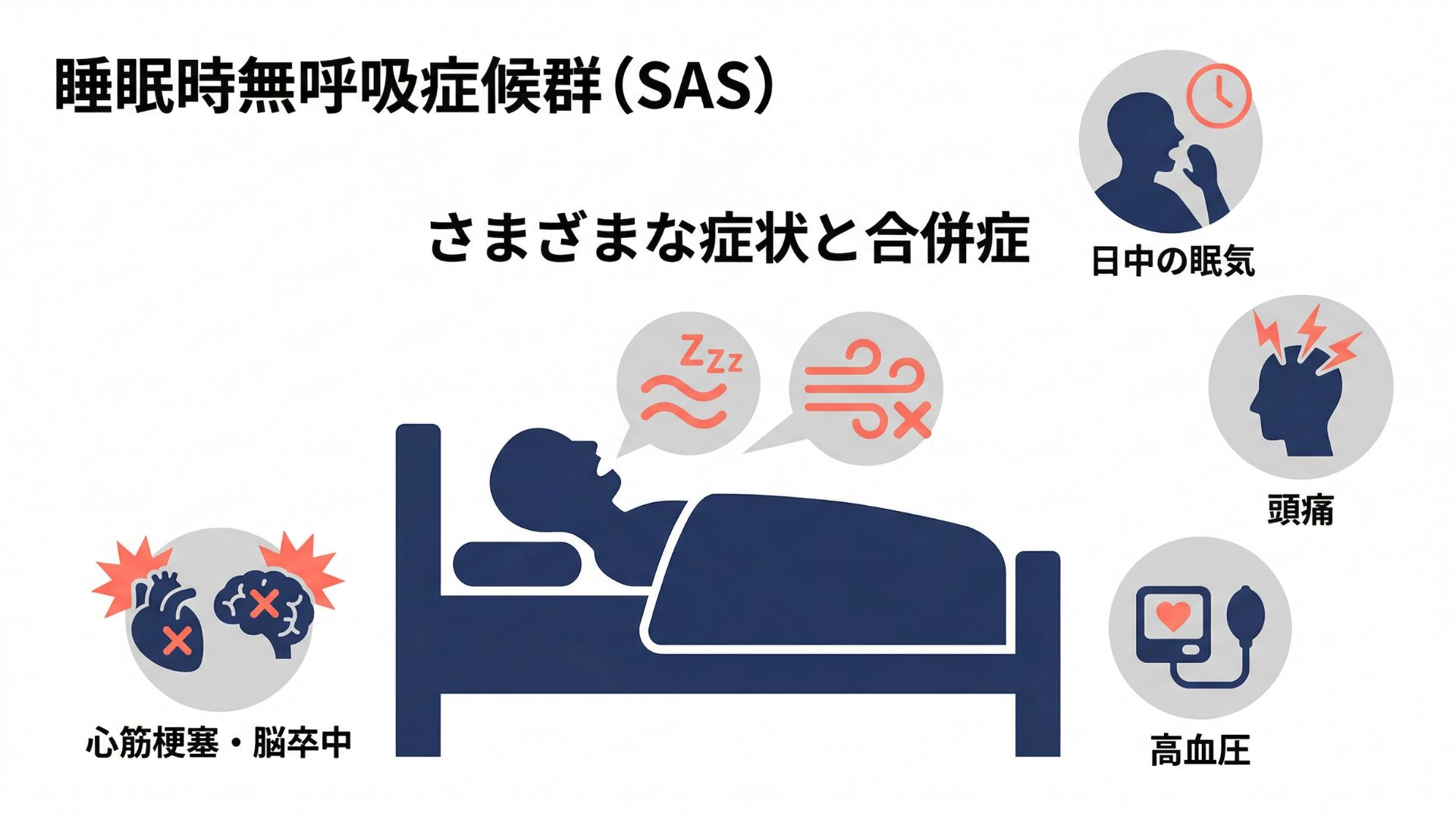
SASは決してまれな病気ではありません。日本人の潜在患者数は900万人以上ともいわれますが、多くの方が「疲れているだけ」「いびきよくあることだから心配ない」と見過ごしており、未診断のままです。
緑内障とは: 日本人に多い正常眼圧緑内障
緑内障は、視神経が傷ついて視野(見える範囲)が少しずつ狭くなっていく「目の病気」です。進行すると失明につながることもあり、中高年の失明原因の第1位を占めています。
目の中では「房水(ぼうすい)」という透明な液体が絶えず作られ、循環し、排出されています。この房水の流れが滞ると眼圧(目の中の圧力)が上がり、視神経を圧迫して緑内障を引き起こすことがあります。
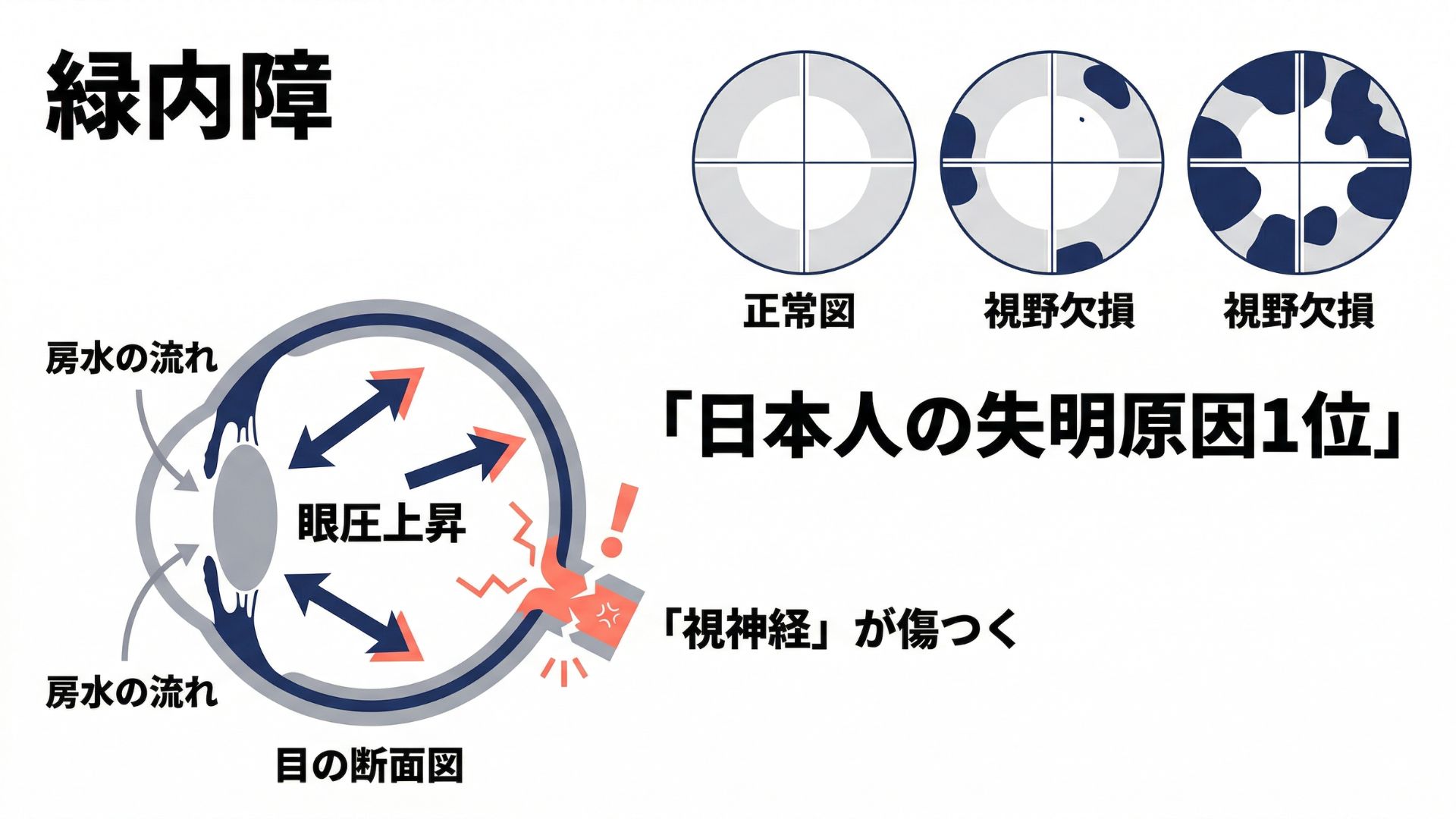
ところが、日本人の緑内障の約7割以上は正常眼圧緑内障(NTG)と呼ばれるタイプです。これは眼圧が正常範囲(10〜21mmHg)にもかかわらず、視神経が傷んでしまうもので、視神経への血流障害や酸化ストレスなど、眼圧以外の要因が関与していると考えられています。
岐阜県で行われた大規模疫学調査「多治見スタディ」では、40歳以上の日本人の約25人に1人(3.9%)が原発開放隅角緑内障であり、誰もがかかる可能性のある身近な病気であることが分かりました。そのうち92%において眼圧は21mmHg以下でした。自覚症状に乏しいため、定期的に眼底検査と眼科医の診察を受けなければ気づけないのです。
睡眠時無呼吸症候群と緑内障の関連について
2025年に発表された論文において、SASと緑内障の関連は裏付けられています。韓国の約9,500人を対象とした調査では、無呼吸リスクを簡便に評価できるSTOP-Bangスコアが1単位上昇するごとに、緑内障の発症リスクは1.097倍高まることが判明しました。また、STOP-Bangスコアと眼圧の上昇にも有意な相関(β=0.171)が認められています。
米国で行われた大規模データ解析では、睡眠時無呼吸症候群を合併した緑内障患者は、睡眠時無呼吸症候群のない患者と比べて緑内障が進行しやすく、手術やレーザー治療が必要になる割合も高いことが報告されています。
逆方向の研究も行われています。2021年のメタアナリシスでは、緑内障患者の約17%(およそ6人に1人)に睡眠時無呼吸がみられることがわかりました。一般の方と比べて高い割合であり、両方の病気が関連している可能性を示す結果です。
ただし、現時点では「睡眠時無呼吸症候群が緑内障を直接引き起こす」という因果関係まで完全に証明されたわけではありません。あくまで「関連がある」という段階ですが、注意を払う必要があります。
診療ガイドラインでも、緑内障の診断および管理方針を決定するために、睡眠時無呼吸症候群の有無について確認する重要性が記載されています。
なぜ睡眠時無呼吸症候群が目に影響するのか?
睡眠時無呼吸症候群が緑内障のリスクを高める仕組みとして、主に3つの病理メカニズムが考えられています。
1. 酸素の急激な低下が視神経を傷つける
睡眠中に呼吸が止まるたびに血液中の酸素レベルが低下して、再開とともに低酸素血症が回復します。この繰り返しで有害な活性酸素が大量に発生し、視神経にダメージが蓄積していきます。
2.視神経への血流の不全
睡眠時無呼吸症候群では血管を収縮させるエンドセリン-1(ET-1)が増え、拡張させる一酸化窒素 (NO) が減るため、視神経への血液の流れが不安定になります。この病態は、日本人に多い正常眼圧緑内障でもみられてます。
3. 頭や目の中の圧力が変動する
無呼吸時の激しい呼吸努力によって胸腔内圧の大きな変動を引き起こし、頭蓋内の圧力が上がります。その結果、視神経への物理的な負担がかかります。
CPAP治療は目にどう影響するか?
睡眠時無呼吸症候群の標準治療であるCPAP(持続陽圧呼吸療法)について、「CPAPが眼圧を上げて、かえって緑内障に悪いのでは?」と心配される方がいらっしゃいます。
この疑問に対して、2026年に発表されたメタアナリシスが答えを出しています。この研究では、CPAPと眼圧の関係を調べた複数の研究を統合して分析しました。その結果、CPAP開始から1ヶ月以内の短期間は眼圧がやや上昇することがあるものの、1ヶ月を超えた長期的な使用では眼圧への影響は限定的であることがわかりました。
また、睡眠時無呼吸症候群の患者のCPAP使用群と未使用群を比較した研究では、CPAP未使用群のほうが視野検査や網膜神経線維層の一部で悪化傾向がみられました。CPAP治療によって夜間の低酸素状態が改善されることが、視神経への負担軽減につながる可能性を示唆する結果です。
つまり、睡眠時無呼吸症候群の治療は目にとってもメリットがあり、緑内障を理由にCPAP治療を中断すべきではありません。ただし、以下の2点にはご注意ください。
- 緑内障をお持ちの方は、CPAP導入後も定期的に眼科で眼圧を確認してください。
- マスクからの空気漏れ(エアリーク)が目に当たらないよう調整してください。
こんな方は要注意 : セルフチェック
どんなときに睡眠科や眼科への相談をすればよいかの目安をお伝えします。
睡眠時無呼吸症候群と診断されている方で、次のいずれかに当てはまる場合は近くの眼科クリニックへの受診を考えましょう。
- 40歳以上である
- 家族に緑内障の方がいる
- 強い近視がある
- 眼科をしばらく受診していない
緑内障と診断されている方で、次のいずれかに当てはまる場合 は睡眠外来への受診を検討しましょう。
- 家族から大きないびきを指摘されている
- 日中に強い眠気がある
- 朝起きたときに頭痛や口の渇きがある
- 肥満がある
- 眼圧を下げる治療をしても視野障害が進行する
治療中であるのに緑内障が進行している場合は、眼圧以外の要因として睡眠時無呼吸症候群が隠れている可能性があります。
阪野クリニックでは、眼科の病気と関連のある睡眠の病気についても、診療しています。そして、睡眠を治療する段階で、目の病気の併発が疑われるときは、岐阜市眼科医会に所属している眼科専門医への紹介も行っています。